


时间:2020-08-07 09:04 │ 来源:健康界 │ 阅读:1243
数日前,湖南怀化溆浦县一位刚满1岁的婴儿被确诊患上脊髓性肌肉萎缩症(SMA),生命垂危,家长在上网“求药”,然而该药的价格却十分高昂,一针高达70万元,被不少网友称为“天价药”。
随后,有网友发现该药在澳大利亚经过“医保”后,患者只需支付41澳元(约合人民币200元左右),引起广泛关注和讨论。
社交平台上,有不少人对此表示不理解:为什么这个药在国内卖这么贵,谁给它的定价权?
能救命的自费药:70万
每一种罕见病都不缺乏其危险性。
脊髓性肌肉萎缩症的英文名是Spinal muscular atrophy,简称SMA。
SMA是一种会导致肌肉无力和萎缩的运动神经元性疾病,属罕见病之一。该疾病属于基因缺陷导致的常染色体隐性遗传病,对患者周身上下的肌肉都会造成侵害,患者主要表现为全身肌肉萎缩无力,身体逐渐丧失各种运动功能,甚至是呼吸和吞咽。
有医生表示,如果父母都携带该变异基因,那么生下来的孩子患上SMA的几率就会很大。
也因此,SMA成为2岁以下婴幼儿群体中的头号遗传病杀手,在新生儿中的患病率为1:6000-1:10000。根据起病年龄和运动里程的获得情况,SAM分为SMA-I型、II型、III型和IV型,如果不进行治疗,大多数SMA-I型的患儿无法存活到两岁。
据相关报道,目前中国SMA患者人数大约3-5万人。
2016年12月,渤健与合作伙伴Ionis开发的药物Spinraza(即:诺西那生钠)被美国FDA获批,成为全球首个治疗SMA的精准靶向药物。在临床研究中,诺西那生钠注射液治疗显著提高了SMA患者的运动机能。
该药物用于5q型脊髓性肌萎缩症治疗,而5q型SMA是该疾病中最常见的形式,约占所有SMA病例的95%。
随后,Spinraza在欧盟、巴西、日本、韩国、加拿大等国家获批用于治疗SMA。
2019年2月,诺西那生钠注射液被批准中国上市,产品英文名称为nusinersen。根据公开资料,诺西那生钠在国内的售价为697000元,为自费药。
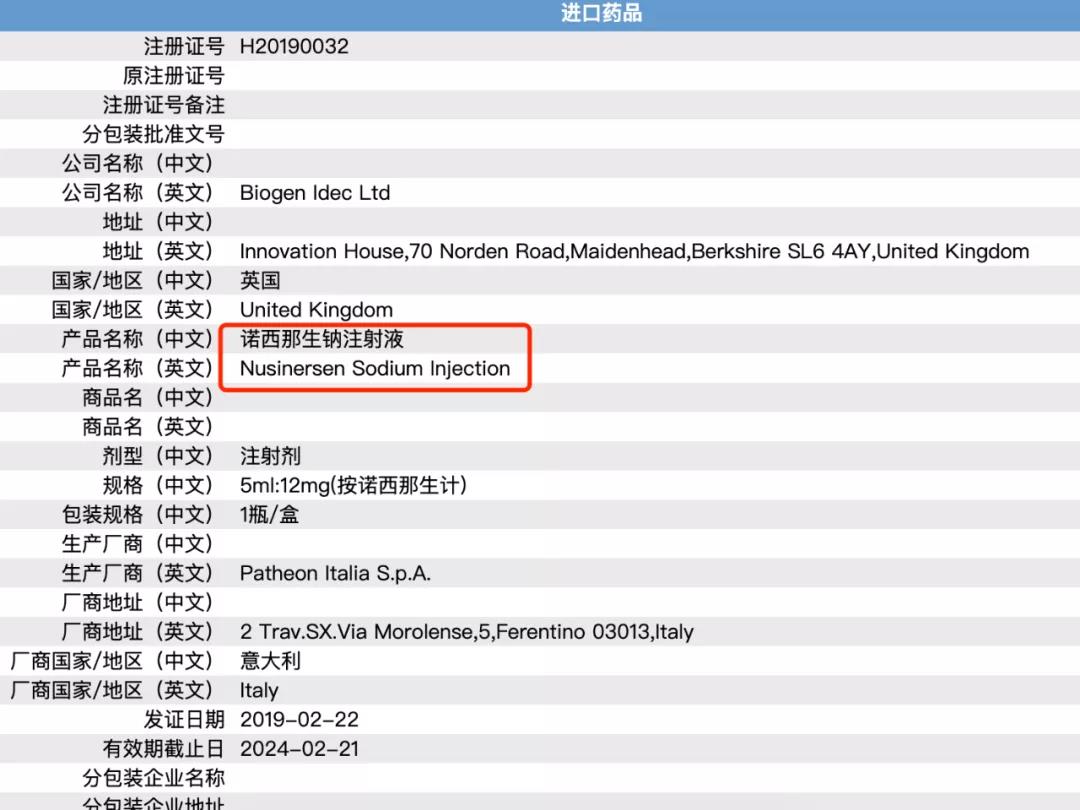
国家药监局官网上关于nusinersen的注册信息
回应:药价和报销后自付是两个概念
自费药的说法在“渤健中国”今日的回应中得到证实。
今天(8月6日),渤健中国对部分媒体关于SMA治疗药物诺西那生钠注射液的报道做出回应。
对于很多人质疑的“凭什么”价格这么高,渤健中国在回应中称,药品价格和药品报销后患者自付费用,是两个完全不同的概念,还特别强调“41澳元不是诺西那生钠注射液在澳大利亚的药品价格。”
”据澳大利亚药品福利计划(The Pharmaceutical Benefit Scheme - PBS)网站的公开信息,诺西那生钠注射液已被纳入药品福利计划,药品的政府采购单支价格为11万澳元,患者自付费用为41澳元。”
渤健中国还称,截至2020年6月30日,诺西那生钠注射液已在全球50个国家和地区获批,并在40多个国家和地区获得了报销。
对于定价的问题,渤健中国在回应中并未提及。
微博上,有律师向国家药监局申请公开相关定价信息,得到的回答是该药的定价不归国家药监局所管,建议其向国家发改委申请信息公开。
8月5日,红星新闻在报道中援引国家医保局一位工作人员的说法,诺西那生钠注射液的价格由药企自行定价,在每个国家的价格存在一定出入。
该位工作人员还表示,除了药物的原材料、研发成本等,药企也要考虑利润问题,而目前诺西那生钠注射液在国内处于市场垄断地位,价格居高不下。
事实上,诺西那生钠注射液在美国市场的单支价格为12.5万美元,第一年年治疗费用大约为75万美元,之后每年的年治疗费用大约为37.5万美元,比中国国内定价高20%。不过,这些费用大都由商保覆盖。
真正的天价药:单价1460万元
对于罕见病的用药,医药界称之为“孤儿药”。
由于罕见病患病人群少、市场需求少、研发成本高,少有制药企业关注其治疗药物的研发,因此仅有的罕见病药物被形象地称为“孤儿药”。
目前我国对于“孤儿药”的研发仍处于一片空白,罕见病患者的治疗药物基本依赖国外进口,结果造成很多罕见病患者只能选择昂贵的进口药或者无药可用。
在SMA的治疗上,全球现在仅有两种药物。单就药品价格而言,70万元一针的诺西那生钠注射液远不能称之为“天价”,它仅仅另一种治疗SMA的药物价格的零头。
资料图:zolgesma与nusinersen
这个药就是诺华制药花了87亿美元买的zolgesma,药物价格高达210万美元(约合1460万元人民币)。
2019年5月,美国FDA批准了诺华公司用于一次性治疗脊髓性肌萎缩(SMA)的基因疗法 Zolgensma 上市,使得后者成为全球首个治疗SMA的基因疗法。
该药通过单次、一次性静脉输注后阻止疾病进程,可解决SMA的根本病因,有望长期改善患者生存质量。
诺华同时表示这种一次性治疗的费用将达到 210 万美元,这也使其成为目前世界上最昂贵的药物。
有人据此算过一笔账:使用Zolgensma治疗SMA,一个人全疗程需要210万美元,那么至少需要4094个患者才能回本。并且,这4094名SMA患者还都能负担的起210万美元。
换句话说,如果全球范围内也不能凑够4094名能拿出210万美元的患者,那么诺华就回不了本。这还不算诺华付出的材料、人工、税等各项费用。
先不说利润,如果连本钱都卖不回来,那做罕见病研发的药企真是赔本赚吆喝了,势必会阻挡其做新药研发的动力,由此也足见“孤儿药”的难处。
进医保:骨感的现实
在“人民网.领导留言板”上有这样一则留言:
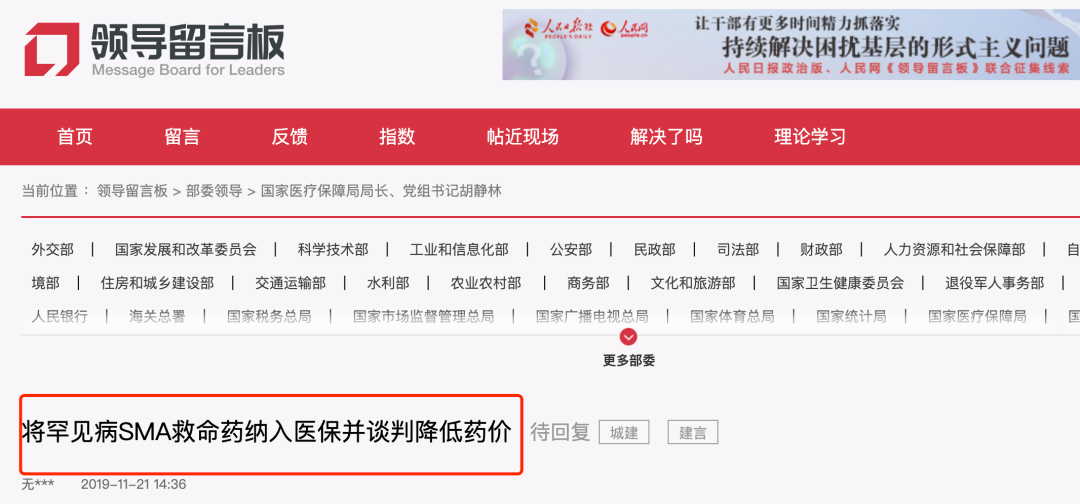
2019年10月10日,我国首个罕见病SMA患者特效药“诺西那生钠注射液”已在全国五个城市同步用于患者,但是在慈善赠药的基础上第一年的药费价格是140万元,以后每年平均105万元,全部自费,终生用药,全国大部分患者被迫“因贫弃医”。
80%SMA患者都是婴幼儿,他们的生命时刻受到疾病本身以及严重并发症威胁,几乎每天都有一型患儿离世;二型三型患者终身重大残疾,并且生命已进入倒计时。一、二型患儿需1-2人24小时精心照护,占用大量社会劳动力。
故建议将“诺西那生钠注射液”纳入医保,启动医保谈判降低药价,让药物可及!
不得不说,这是医保部门、患者和药企都想要的结果:更多患者能够用上天价药了,药企不担心赔本赚吆喝了,医保部门解决了患者“因病致贫”的困难,保住了孩子的生命。
但现实中的困难不得不考虑。
罕见病用药纳入医保当然是好事,但让大家担心的是,巨额的医药费会对医保基金产生较大冲击,能兜得住吗?
八点健闻曾在报道中援引一位罕见病组织负责人的说法,称虽然特效药很贵,但是患者人少,最后核算下来用这些药物的成本,其实并不是很高。“比如某种特效药一人一年500万的费用,但只有10个人用,总费用5000万。有一个治疗感冒的药,虽然价格很低,但用的人很多,最后核算下来,比5000万还多很多”。
在社交平台上,有不少人赞同“医保基金保基本”的说法,有网友就此表示“你的看常见病、买药的钱被罕见病分摊走了,你愿意吗?”
不过,上述罕见病组织负责人曾表示,医保基金一定会通过总额控制加上某种罕见病的总人数控制,计算出未来要支出的药费范围,将基金支出控制在合理范围内。
事实上,目前已经在中国上市的治疗罕见病的57种药品中,已大部分纳入医保,剩余13种罕见病的药品治疗费用需要患者自费承担。据悉,这这13种罕见病涉及的患者约有23万名,年均费用20万元,大部分需要终生用药。
今年的全国两会上,多位人大代表建议将儿童罕见病用药纳入医保。
他们认为,罕见病种类众多,罕见病儿童为数不少,患病儿童难以融入社会,给家庭带来沉重负担,社会却对此关注不多,办法不多,宜加快建立儿童罕见病遗传咨询体系、诊治协同体系,加快人工智能等技术应用,做好儿童罕见病诊疗预防工作,并逐步把儿童罕见病用药纳入医保,减轻患病儿童及其家庭的医疗和经济负担。
而在2019年的中国罕见病大会上发布的数据显示,当年有5种罕见病药品是2019年医保目录调整中新增的,并且还有部分罕见病治疗用药已进入谈判阶段,谈判成功的将按程序纳入目录。
这些都给诺西那生钠注射液纳入医保提供了积极信号。
“渤健中国”也在今日的回应中表示,近年来,国家陆续出台一系列政策,加速罕见病药物审批,提高罕见病患者用药保障,SMA这一罕见疾病率先受益于国家罕见病相关政策。
比如:
2018年5月,SMA被纳入国家《第一批罕见病目录》。
2018年11月,诺西那生钠注射液被列入《第一批临床急需境外新药名单》。
2019年2月,诺西那生钠注射液通过优先审评审批程序在中国获批。
8月5日晚,有媒体报道称,诺西那生钠注射液已被纳入我国医保谈判日程。“渤健中国”称,根据国家相关规定,参加2019年国家医保谈判的药品必须是2018年12月31日前获得批准的药品。诺西那生钠注射液于2019年2月获批,不符合参加2019年国家医保谈判的条件,因此并未参加2019年国家医保谈判。